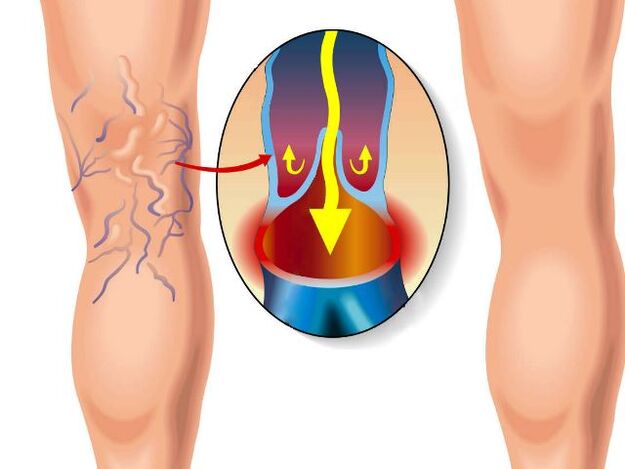
Alajäsemete veenilaiendeid peetakse õigustatult perifeersete veresoonte kõige tavalisemaks patoloogiaks, see on üks tsivilisatsiooni niinimetatud haiguste esikümnest. Epidemioloogiliste uuringute kohaselt esineb veenipuudulikkus 80% -l tööealistest inimestest. Enamikul juhtudel ei põhjusta jalgade veenilaiendid tõsiseid kannatusi ja mõnikord jääb see üldse märkamatuks, ei vaja mingit ravi. Sellegipoolest on olukordi, kus tasub viivitamata spetsialistiga konsulteerida, läbida sobiv ravi. Millised on alajäsemete veenilaiendite ravimeetodid? Millised on nende eelised ja puudused?
Haigusest vabanemise viisid
Tuhanded inimesed esitavad endale igal aastal küsimuse: kuidas vabaneda "inetutest sõlmedest" või "veresoonte võrgust" jalgadel? Meediaportaalid on täis avalike ja erakliinikute reklaame, mis ravivad alajäsemete veenilaiendeid. Nad pakuvad "ainulaadseid", "garanteeritud", "valutuid" või "täiesti ohutuid" viise sellest vaevast vabanemiseks. Mõnikord on sellest reklaamist raske aru saada, vastata küsimusele, milline ravivõimalus on kõige sobivam. Kui inimene, kes on otsustanud tegeleda oma laienenud veresoontega ja ei ole kindel selle või selle ravimeetodi ohutuse või tõhususe osas, on tema jaoks parim võimalus võtta ühendust mitme kliinikuga, et saada kvalifitseeritud nõu vähemalt kahelt spetsialistilt .
Veenilaienditega patsienti arsti poole pöördumiseks on mitmeid põhjuseid:
- kosmeetilised kaalutlused;
- ebamugavustunde sümptomid;
- haiguse tüsistused (näiteks haavandid, verejooks või tromboflebiit);
- hirm oma tervise pärast (kuidas haigus käitub tulevikus, kui seda ei ravita).
Mõnikord on arstil raske teada, mida patsient soovib. Seetõttu on konsultatsiooni ajal oluline leida arstiga vastastikune mõistmine, õigesti edastada temaga ühenduse võtmise peamine põhjus. Üsna sageli vajavad patsiendid lihtsalt kinnitust, et nende laienenud veenid ei kahjusta neid mingil moel ja tõenäoliselt ei tee seda ka tulevikus.
Kui on vajadus ravi järele, soovitab arst sageli 6 kuu jooksul kodus ennast ravida, mis hõlmab:
- kompressioonisukkade kasutamine;
- regulaarselt treenides;
- vältige "pikka seisakuid" - välistage pika viibimise istuv või seisev asend;
- puhates (horisontaalasendis) tõsta "ohustatud" jäseme südame tasemest kõrgemale.
Kui patsient ei ole pärast teist konsultatsiooni tulemusega rahul, võib arst soovitada alajäsemete veenilaiendite konservatiivset või kirurgilist ravi.
Alajäsemete patoloogia ravivõimalused
Jalade veenilaiendite vastu võitlemiseks kasutatakse konservatiivset ravi (kompressioon ja farmakoloogiline teraapia, elustiili muutmine), kirurgilisi sekkumisi, välist ja sisemist laserkiirgust, raadiosageduslikku ablatsiooni, süste skleroteraapiat. Selle või selle valiku valik sõltub patsiendi eelistustest. Seda mõjutavad ka patsiendi rahalised võimalused, arstide kvalifikatsioon ja raviasutuse varustus. Sellest hoolimata, millist alajäsemete veenilaiendite ravimeetodit igal konkreetsel juhul kasutatakse, sõltub suuresti haigus ise: millised sümptomid esinevad, veenipuudulikkuse aste ja muud veresoonte kahjustuste omadused.
Konservatiivse ravi meetodid
Konservatiivne ravi on reeglina keeruline ja sisaldab mitmeid komponente.
Eluviisi muutus, mis hõlmab meetmete kompleksi, mille eesmärk on vältida vere stagnatsiooni veenides. Nagu te teate, pikendab seisev või istuv asend venoos-lihaspumba (gastrocnemius lihas) aktiivsust, mis aitab kaasa stagnatsioonile. Seetõttu soovitatakse patsientidel regulaarselt kõndida, tõstes aeg -ajalt jalad kõhuli asendis südame tasemest kõrgemale. Samuti peaksite tähelepanu pöörama erinevatele dieetidele-soolavaba, madala kalorsusega. Need võimaldavad teil reguleerida kehakaalu, korvata hooajalist vitamiinipuudust. On vaja tarbida toitu, mis sisaldab palju bioflavonoide (ained, mis aitavad tugevdada veresoonte seina).
Veenilaienditega inimesed peaksid vältima jalgade ülekuumenemist, hoiduma vannide ja saunade külastamisest ning võimaluse korral mitte kasutama soojendusega põrandaid.
Kompressioonisukk parandab veenide hemodünaamikat, mis viib paljude haiguse ilmingute kadumiseni. Selle meetodi puudused:
- selle õigeaegne kasutamine (kompressioonsukade ja sokkide kandmise võimalus puudub kogu aeg);
- ebamugavustunde ilmnemine pideva kokkusurumisega, seda täheldatakse eriti sageli suvel, kui veenilaiendite sümptomid avalduvad kõige rohkem.
Apteek pakub reeglina ainult ühe tootja kompressioonisukki. Siiski on palju erinevaid kaubamärke, millest igaüks suudab erineval määral rahuldada patsiendi vajadusi.
Narkootikumide ravi võib kõrvaldada haiguse sümptomid või vähendada nende ilminguid, selle eesmärk on ennetada ja võidelda selle tüsistustega ning suurendada kompressioonravi efektiivsust. Farmakoloogia aitab toime tulla kõrvaltoimetega, mis tekivad pärast skleroteraapiat või flebektoomiat.
Kaasaegne alajäsemete veenilaiendite ravi ei ole täielik ilma venotoonika (fleboprotektorite) kasutamiseta, ravimid, mis võivad sümptomeid parandada, tugevdada veeniseina. Neid peetakse põhilisteks farmakoteraapia aineteks. Need sisaldavad:
- Hobukastani viljaekstrakt ja tiamiin (vitamiin B1) on osa ravimitest, mida kasutatakse jalgade valu ja raskustunde, kroonilise veenipuudulikkuse korral täheldatud turse raviks. Fondid on kliinilistes uuringutes näidanud oma tõhusust. On ravimvorme: suukaudne lahus (10-15 tilka 3 korda päevas) ja tablettide vorm (tavaliselt võetakse pärast sööki 1 tablett 3 korda päevas).
- Lihahammast (lihuniku luud) kasutatakse toidu lisaainena. Aitab leevendada veenide ummikuid. Arvatakse, et see on efektiivne ämblikveenide vastu. Selle ohutust ja efektiivsust kinnitavaid kliinilisi andmeid ei ole siiski tehtud.
- Noorte vasikate verest vabastatud hemoderivaat on osa populaarsetest ravimitest, mis on suurepärased fleboprotektorid, millel on hea terapeutiline toime alajäsemete veenilaiendite korral.
Reeglina on kursustel ette nähtud venotoonika. Kursuse kestus sõltub sümptomite paranemise dünaamikast, saavutatud remissiooni kestusest. Seetõttu võib arst muuta ravimi tarbimist 3 kuni 6 kuud või kauem.
Samuti kasutatakse laialdaselt salve ja geele (paikseid ravimeid). Alajäsemete veenilaiendite ravirežiimi valib arst sõltuvalt haigusseisundist ja haiguse käigust. Nende paiksete ravimite terapeutiline toime avaldub kahe mehhanismi kaudu: häiriv ja tegelikult terapeutiline. Esiteks tekib geelis sisalduva alkoholialuse või eeterlike õlide aurustumine, mis viib vastavalt naha temperatuuri languseni ja parandab haiguse sümptomeid. Teise tulemusena hakkab raviaine naha kaudu otse veeni tungima ja avaldama oma ravitoimet.
Jalgade veenilaiendite korral kasutatavad salvid ja geelid klassifitseeritakse vastavalt peamisele toimeainele, mida need sisaldavad. Nende hulka kuuluvad sellised raviained:
- Fleboprotektorid (tavaliselt rutiin, samuti anuma seina tugevdavad taimsed ained).
- Valu leevendamiseks kasutatakse tavaliselt mittesteroidseid põletikuvastaseid ravimeid.
- Kohalikke kortikosteroide kasutatakse allergilise dermatiidi korral, mis võib tekkida venoosse puudulikkuse komplikatsioonina.
- Kui need on vastunäidustatud, määratakse kortikosteroidide asemel H1-histamiini retseptori blokaatorid.
- Proteolüütilised ensüümid suudavad tõhusalt puhastada troofilist haavandit (jalgade kaugeleulatuvate veenilaiendite tüsistused).
- Ioniseeritud hõbe on tõhus antiseptik, see puhastab ja kuivatab haava suurepäraselt, seetõttu on see hädavajalik vahend nakatunud troofilise haavandi raviks.
- Antibiootikume kasutatakse paikselt veenilaiendite (tromboflebiit, dermatiit) tüsistuste nakatamiseks.
- Niisutavad preparaadid ja dermatoprotektorid kaitsevad nahka välismõjude eest, parandavad selle elastsust. Tavaliselt on need ette nähtud naha atroofiliste muutuste korral (kui kompressioonsukki kasutatakse pikka aega).
- Lisaks antitrombootilisele toimele (takistab verehüüvete teket) on hepariinil põletikuvastane toime, see on võimeline valu leevendama.
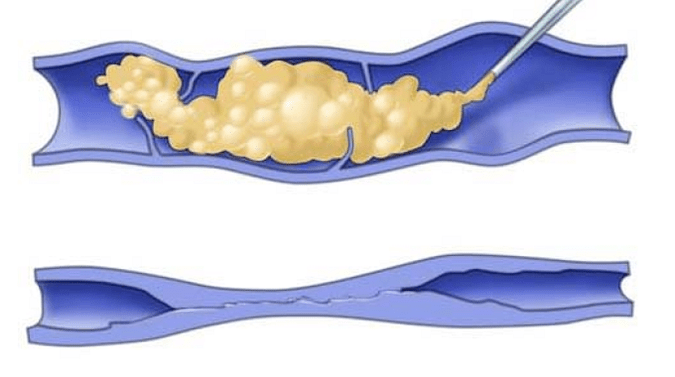
Kirurgia
Kirurgilise ravi peamine eesmärk on kõrvaldada patoloogiline mehhanism, mis viis haiguse ilmnemiseni - venoosne refleks, samuti eemaldada selle peamine ilming - veenilaiendid. Kirurgiline ravi on näidustatud: patsientidele, kellel on valutav valu ja pidev väsimus jalgades, tursete, kroonilise venoosse puudulikkuse, kosmeetiliste probleemide, varajase hüperpigmentatsiooni (liigne pigmendi ladestumine nahas), välise verejooksu korral, samuti pindmise tromboflebiidi korral progresseerub troofiliste haavandite juuresolekul, mida ei saa konservatiivsete meetoditega ravida.
Praegu on kõige populaarsemad kolme tüüpi toimingud:
- sapheno-reieluu ligeerimine (suure saphenoosse veeni ülemise osa ligeerimine ja eemaldamine);
- suure saphenoosse veeni triibutamine:
- traditsiooniline või Bebkokki operatsioon, mille käigus spetsiaalne sond sisestatakse suure saphenoosse veeni valendikku (esialgu tehakse kaks sisselõiget: üks kubeme piirkonnas, teine jala ülemise kolmandiku tasemel) ja ulatub piki seda kogu pikkus, pärast mida see eemaldatakse koos veenilaienditega;
- krüostrippimine -operatsioon, mis sarnaneb peaaegu eelmisega, kuid erineb selle poolest, et sond jahutatakse temperatuurini -85 ° C, mille tagajärjel veen kinnitub sondi külge, mis võimaldab selle vähem traumeerida;
- Flebektoomia on protseduur veenilaiendite eemaldamiseks läbi mitme väikese, 2-3 mm sisselõike nahas.
Ülaltoodud kirurgilised sekkumised aitavad parandada patsiendi elukvaliteeti; nende terapeutiline ja majanduslik efektiivsus on tõestatud kliinilistes uuringutes. Tavaliselt tehakse neid üldanesteesia all, kuid enamik patsiente lastakse operatsiooni päeval välja. Täielik taastumine, normaalse igapäevase tegevuse taastamine võtab tavaliselt 2 kuni 3 nädalat. Võimalikud on tüsistused, mis esinevad sagedamini kaugelearenenud veenilaienditega patsientidel. Operatsiooni käigus võivad kahjustuda nahaaluskoes paiknevad närvid, seetõttu võib pärast kirurgilist manipuleerimist mõnikord täheldada mõne jalaosa ajutist või isegi püsivat tuimust, kuid see ei too kaasa tõsist puudeid.
Uued ravimeetodid
Uute ravimeetodite kasutamise peamine eesmärk on vähendada kirurgiliste sekkumiste käigus täheldatud kudede traumat, mis võimaldab patsiendil kiiremini taastuda. Neid hakati laialdaselt kasutama 2000ndate alguses.
Intravenoosne ablatsioon (RF ja laser)
Raadiosagedus ja laser -ablatsioon on meetodid jalgade veenilaiendite ravimiseks, sulgedes suure saphenoosse veeni (või väikese) kõrge temperatuuriga, mis viib laienenud veresoonte taandumiseni (nende seinad kleepuvad kokku). Kuigi need võimalused ei hõlma kirurgilisi protseduure, on üsna tavaline kasutada täiendavat flebektoomiat ja skleroteraapiat. Mõlemad meetodid hõlmavad järgmist:
- Kateetri sisestamine suurde saphenoossesse veeni läbi väikese sisselõike jala ülemises kolmandikus ja selle viimine saphenofemoraalse ristmikuni ultraheli juhendamisel. Kubeme piirkonnas sisselõiget ei tehta.
- Täitmine kohaliku anesteesia all (anesteetikum imbub ulatuslikult reie nahaalusesse koesse). Suure hulga miniflebektoomia samaaegse läbiviimise korral võib osutuda vajalikuks täiendav üldanesteesia.
- Vajadus kasutada sidemeid või sukki pärast protseduuri kahe nädala jooksul.
- Nende tulemuste sõltuvus patsiendi saphenoossete veenide anatoomiast on sirgjoonte olemasolul positiivne, kaheldav, kui anumad on käänulised.
Intravenoosse ablatsiooni kasutamine, mida on viimase kümne aasta jooksul laialdaselt kasutatud, ei ole näidanud selle efektiivsuses olulisi erinevusi võrreldes operatsiooniga.
Selle tehnika peamine eelis on kiire taastumine pärast protseduuri, mis on seotud haavainfektsiooni ja hematoomi esinemise väiksema tõenäosusega.
Sellele vaatamata on selle protseduuri jaoks tüüpilised komplikatsioonid: nahapõletused, ajutised paresteesiad, süvaveenide tromboos (esineb vähem kui 1% patsientidest).
Lihtne skleroteraapia
Seda ravimeetodit kasutavad selle rakendamise lihtsuse ja väikese trauma tõttu paljud kliinikud. Selle olemus seisneb selles, et sklerosanti süstitakse veenilaiendisse - aine, mis liimib selle seinu, verevool liigub tervetesse anumatesse. Skleroteraapiat kombineeritakse sageli klassikaliste operatsioonidega ning telangiektaasia ja ämblikveenide puhul kasutatakse seda ainsa ravimeetodina.
Vastunäidustused:
- Rasedus,
- rinnaga toitmise periood,
- dermatiit,
- tromboflebiit.
Skleroteraapia annab üsna vastuvõetavaid tulemusi, mis rahuldavad paljusid patsiente.
Vaht -skleroteraapia
Erinevalt lihtsast skleroteraapiast süstitakse sklerosanti vahuga veeni pärast selle segamist gaasiga (tavaliselt õhuga). Selle tulemusena saadakse vaht, mis veeni kaudu levides tõrjub sealt verd välja ja põhjustab anuma spasmi. Tavaliselt viiakse manipuleerimine läbi dupleks -ultraheliuuringu juhendamisel.
Lisaks lihtsale vahtskleroteraapiale on pärast 14 -päevast manipuleerimist vaja kanda kompressioonsukke.
Taastumine pärast protseduuri on kiirem kui klassikalise operatsiooni tegemisel. Vaht-skleroteraapia ravi keskpika perioodi tulemused (tagasivoolu kordumise tõenäosus) on siiski mõnevõrra halvemad kui operatsiooni tulemused.
"Mikrovarikooside" ravi: telangiektaasia, ämblikveenid
Ämblikveenide ravi toimub peaaegu alati ainult kosmeetilistel põhjustel, kuigi mõnikord võivad need põhjustada kuuma, tuikavat tunnet, mis näitab tagasivoolu. Tavaliselt kasutatakse kahte tüüpi ravi:
- Mikroskleroteraapia - skleroseeriva aine kasutuselevõtt õhukese nõela abil. Tavaliselt skleroseeritakse korraga mitu ämblikuveeni. 1 kuni 2 päeva kantakse survesidet või sukki. Kui skleroos satub süstimise ajal veresoonest välja, võivad selles piirkonnas tekkida haavandid, mis paranevad aeglaselt, pärast mida jääb arm. Seda juhtub harva tingimusel, et "kui arsti käed operatsiooni ajal ei värise". Võimalik on ka hüperpigmentatsioon süstekohal (naha tumenemine).
- Laseri ablatsioon. Meetod sobib hästi telangiektaasiate (intradermaalne veresoonte kasv, mis näeb välja nagu sünnimärk) raviks.
Traditsiooniline meditsiin pakub alajäsemete veenilaienditest vabanemiseks palju tõhusaid viise. Ravivõimaluse valik sõltub suuresti patsiendi enda otsusest. Ärge kohe "noa alla" minge, arstide arsenalis on tõhusaid võimalusi konservatiivseks raviks. Arstide sõnul on tänapäeval seda haigust võimatu täielikult ravida, kuid kaasaegse meditsiini võimuses on päästa patsient nii palju kui võimalik haiguse ilmingutest ja vältida selle edasist progresseerumist.



































